 A. Konsep Dasar Penyakit
A. Konsep Dasar Penyakit
1. Definisi/Pengertian
Miastenia gravis merupakan penyakit kelemahan otot yang dapat dijumpai pada anak, orang dewasa, dan pada orang tua. Sindrom klinis ini dikemukakan pertama kali pada tahun 1600. Pada akhir tahun 1800an miastenia gravis mulai dibedakan dari kelemahan otot akibat paralysis bulbar. Pada tahun 1920 seorang dokter yang menderita miastenia gravis merasa ada perbaikan sesudah ia meminum obat efedrin yang ditujukan untuk mengatasi kram menstruasi. Akhirnya pada tahun 1934 Mary Walker, seorang dokter dari Inggris melihat adanya gejala-gejala yang serupa antara miastenia gravis dan keracunan kurare. Mary Walker menggunakan antagonis kurare yaitu fisostigmin untuk mengobati miastenia gravis dan ternyata ada kemajuan-kemajuan yang nyata.
2. Epidemiologi/Insiden kasus
Miastenia gravis banyak timbul antara umur 10-30 tahun. Pada umur dibawah 40 tahun miastenia gravis lebih banyak dijumpai pada wanita. Sementara itu diatas 40 tahun lebih banyak pada pria (Harsono, 1996). Insidens miastenia gravis di Amerika Serikat sering dinyatakan sebagai 1 dalam 10.000. Tetapi beberapa ahli menganggap angka ini terlalu rendah karena sesungguhnya banyak kasus yang tidak pernah terdiagnosis (Patofisiologi, 1995).
Tingkat kematian pada waktu lampau dapat sampai 90%. Kematian biasanya disebabkan oleh insufisiensi pernafasan. Jumlah kematian telah berhasil dikurangi secara drastic sejak tersedia obat-obatan serta unit-unit perawatan pernapasan. Remisi spontan dapat terjadi pada 10% hingga 20% pasien dan dapat dicapai dengan melakukan timektomi elektif pada pasien-pasien tertentu. Yang paling cocok untuk menjalani cara ini adalah wanita muda yang masih dini keadaannya (5 tahun pertama setelah awitan) dan tidak berespon baik dengan pengobatan.
3. Etiologi Miastenia Gravis
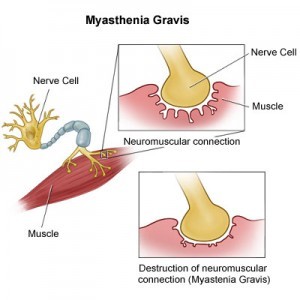
Kelainan primer pada Miastenia Gravis dihubungkan dengan gangguan transmisi pada neuromuscular junction, yaitu penghubung antara unsur saraf dan unsur otot. Pada ujung akson motor neuron terdapat partikel -partikel globuler yang merupakan penimbunan asetilkolin (ACh). Jika rangsangan motorik tiba pada ujung akson, partikel globuler pecah dan ACh dibebaskan yang dapat memindahkan gaya sarafi yang kemudian bereaksi dengan ACh Reseptor (AChR) pada membran postsinaptik. Reaksi ini membuka saluran ion pada membran serat otot dan menyebabkan masuknya kation, terutama Na, sehingga dengan demikian terjadilah kontraksi otot. Penyebab pasti gangguan transmisi neromuskuler pada Miastenia Gravis tidak diketahui.
Dulu dikatakan, pada Miastenia Gravis terdapat kekurangan ACh atau kelebihan kolinesterase, tetapi menurut teori terakhir, faktor imunologik yang berperanan.
4. Manifestasi klinis Miastenia Gravis
Karakteristik penyakit berupa kelemahan otot ekstrem dan mudah mengalami kelelahan, yang umumnya memburuk setelah aktivitas dan berkurang setelah istirahat. Pasien dengan penyakit ini akan mengalami kelelahan hanya karena penggunaan tenaga yang sedikit seperti menyisir rambut, mengunyah dan berbicara, dan harus menghentikan segalanya untuk istirahat.
Berbagai gejala yang muncul sesuai dengan otot yang terpengaruh. Otot-otot simetris terkena, umumnya ini dihubungkan dengan saraf kranial. Karena otot-otot okular terkena maka gejala awal yang muncul adalah diplopia (pengelihatan ganda) dan ptosis (jatuhnya kelopak mata). Kelemahan pada otot bulbar menyebabkan masalah mengunyah dan menelan dan adanya bahaya tersedak dan aspirasi.
Ekspresi wajah pasien yang sedang tidur terlihat seperti patung, hal ini disebabkan karena otot-otot wajah terkena. Pengaruhnya terhadap laring menyebabkan disfonia (gangguan suara) dalam membentuk bunyi suara hidung atau kesukaran dalam pengucapan kata-kata. Beberapa pasien sekitar 15% sampai 20% mengeluh lemah pada tangan dan otot-otot lengan, dan biasanya berkurang, pada otot kaki mengalami kelemahan, yang membuat pasien jatuh. Kelemahan diafragma dan otot-otot interkostal progresif mengebabkan gawat napas, yang merupakan keadaan darurat akut.
Secara umum beristirahat dan agen antikolinesterase dapat meringankan gejala gejala Miastenia Gravis. Gejala diperberat oleh perubahan keseimbangan hormonal (misal selama kehamilan, fluktuasi dalam siklus menstruasi atau gangguan fungsi tiroid), penyakit yang terjadi pada waktu yang bersamaan khususnya infeksi traktus pernapasan atas dan yang berkaitan dengan diare dan demam, emosi kekecewaan (sebagian besar pasien mengalami kelemahan otot yang lebih ketika kecewa), alkohol (khususnya dengan air tonik yang terdiri dari kuinin, yaitu obat yang meningkatkan kelemahan otot) dan obat lain-lain.
5. Patofisiologi terjadinya penyakit
PENJELASAN
Otot rangka dan otot lurik dipersarafi oleh nervus besar bermielin yang berasal dari sel kornu anterior medula spinalis dan batang otak. Nervus ini mengirim keluar aksonnya dalam nervus spinalis atau kranialis menuju perifer. Nervus yang bersangkutan bercabang berkali-kali dan mampu merangsang 2000 serat otot rangka. Kombinasi saraf motorik dan serabut otot yang dipersarafinya disebut unit motorik.
Daerah khusus yang menghubungkan antara saraf motorik dengan serabut otot disebut sinaps atau taut neuromuskular. Taut neuromuskular adalah sinaps kimia antara saraf dan otot yang terdiri dari tiga komponen dasar : elemen prasinaptik, elemen pascasinaptik dan celah sinaptik. Elemen prasinaptik terdiri dari akson terminal yang terdiri berisi vesikel sinaptik dengan neurotransmiter asetilkolin. Asetilkolin disintesis dan disimpan dalam akson terminal (Button). Membran plasma akson terminal disebut membran prasinaps. Elemen pascasinaps terdiri dari membran pascasinaps atau ujung lempeng motorik dari serat otot. Membran pascasinaps dibentuk oleh invaginasi yang disebut saluran sinaps membran otot atau sarkolema kedalam tonjolan akson terminal. Membran pascasinaps memiliki banyak lipatan yang sangat meningkatkan luas permukaan.
Membran pascasinaps juga mengandung reseptor asetilkolin dan mampu membangkitkan lempeng akhir motorik yang sebaliknya dapat menghasilkan potensial aksi otot. Asetilkolinesterase yaitu enzim yang merusak asetilkolin juga terdapat dalam membran pascasinaps. Celah sinaptik mengacu pada ruangan antara membran prasinaps dan menbran pascasinaps.
Apabila impuls saraf mencapai taut neuromoskular, membran akson prasinaptik terminal terdepolarisasi, menyebabkan pelepasan asetilkolin ke dalam celah sinaptik. Asetilkolin menyeberangi celah sinaptik secara difus dan menyatu dengan bagian reseptor asetilkolin dalam membran pascasinaptik. Masuknya ion Na secara mendadak dan keluarnya ion K menyebabkan depolarisasi ujung lempeng, yang diketahui sebagai ujung lempeng potensial. Ketika ujung lempeng potensial mencapai puncak, maka ujung tersebut akan menghasilkan potensial potensial aksi dalam membran otot. Potensial aksi ini merangkai serangkaian reaksi yang menyebabkan kontraksi serabut otot. Begitu terjadi transmisi melewati penghubung neuromuskular, asetilkolin akan dirusak oleh enzim asetilkolinesterase. Pada orang normal, jumlah asetilkolin yang dilepaskan lebih dari cukup untuk menyebabkan suatu potensial aksi.
Pada Miastenia Gravis, konduksi neuromuskularnya terganggu. Jumlah reseptor asetilkolin normal menjadi menurun yang terjadi akibat cedera autoimun sehingga terjadi penurunan potensial aksi yang menyebabkan kelemahan pada otot. Pada 90 % pasien gejala awal melibatkan otot okular yang menyebabkan ptosis dan diplopia. Otot wajah, laring dan faring juga sering terlibat dalam Miastenia Gravis yang dapat mengakibatkan regurgitasi melalui hidung ketika berusaha menelan dan pasien dapat mengalami aspirasi, gangguan suara (disfonia). Kelemahan otot pernapasan juga ditandai dengan batuk lemah dan akhirnya serangan dispnea, dan ketidakmampuan membersihkan mukus dari cabang trakeobronkial. Selain itu terjadi kelemahan otot ekstremitas yang menyebabkan pasien kesulitan untuk berdiri, berjalan, atau bahkan menahan lengan di atas kepala (Misalnya ketika sedang menyisir rambut).
6. Diagnosis
Diagnosis ditegakkan berdasarkan riwayat pasien dan pemeriksaan fisik. Pemeriksa harus memiliki pengetahuan mengenai Miastenia Gravis. Banyak pasien telah berterus terang kepada psikiater karena gejala mereka hanya memiliki dasar fisiologis. Meminta pasien untuk memperlihatkan aktivitas berulang hingga kelelahan adalah bukti-bukti yang dapat membantu menegakkan diagnosis. Elektromiografi (EMG) memperlihatkan satu ciri khas penurunan dalam amplitudo unit motorik potensial dengan penggunaan yang terus menerus. Tes khusus untuk Miastenis Gravis adalah adanya antibodi serum terhadap reseptor asetilkolin. Setidaknya 80% penderita Miastenia Gravis memiliki kadar antibodi serum tinggi yang abnormal, tetapi penderita bentuk penyakit Miastenia Gravis okular yang ringan atau tunggal dapat memiliki hasil negatif palsu. Diagnosis dipastikan dengan tes Tensilon. Edrofonium klorida (Tensilon) adalah suatu obat penghambat kolinesterase, yang diberikan secara intravena. Pada pasien Miastenia Gravis memperlihatkan perbaikan otot dalam 30 detik. Ketika didapatkan hasil positif, perlu didapatkan diagnosis banding antara Miastenia Gravis sejati dengan sindron miastenik. Penderita sindrom miastenia memiliki gejala yang sama dengan Miastenia Gravis sejati, namin penyebabnya berkaitan dengan proses patologis lain (seperti diabetes, kelainan tiroid, dan keganasan yang menyebar). Usia awitan kedua keadaan ini adalah faktor pembeda yang penting. Penderita Miastenia Gravis sejati biasanya berusia muda, sedangkan penderita sindrom miastenia cenderung lebih tua. Gejala sindrom miastenia biasanya menghilang bila penyakit dasarnya dapat dikontrol.
Pada Miastenia Gravis terjadi kelainan kelenjar timus. Walaupun terlalu kecil untuk dapat dilihat secara radiologis, kelenjar timus sebagian besar pasien secara histologis adalah abnormal. Perempuan usia muda cenderung mengalami hiperplasia timus sedangkan laki-laki usia tua cenderung mengalami neoplasma timus.
7. Penatalaksanaan
Penatalaksanaan Miastenia Gravis ditentukan dengan meningkatkan fungsi pengobatan pada obat antikolinesterase dan menurunkan serta mengeluarkan sirkulasi antobodi. Terapi mencakup agens-agens antikolinesterase dan terapi imunosupresif, yang terdiri dari plasmeferesis dan timektomi.
Agens-agens antikolinesterase. Obat ini bereaksi dengan meningkatkan konsentrasi asetilkolin yang relatif tersedia pada persimpangan neuromuskular. Mereka diberikan untuk meningkatkan respons otot-otot terhadap impuls saraf dan meningkatkan kekuatan otot. Kadang-kadang mereka diberikan hanya mengurangi simtomatik.
Obat-obatan dalam pengobatan digunakan piridostigmin bromida (Mestinon), ambenonium khlorida (Mytelase), dan neostigmin bromida ( Prostigmine).
Banyak pasien lebih suka pada piridostigmin karena obat ini menghasilkan efek samping yang sedikit. Dosis ditingkatkan berangsur-angsur sampai tercapai hasil maksimal yang diinginkan (bertambahnya kekuatan, berkurangnya kelelahan), walaupun kekuatan otot normal tidak tercapai dan pasien akan mempunyai kekuatan beradaptasi terhadap beberapa ketidakmampuan.
Obat-obat antikolinesterase diberikan dengan susu, krekers, atau substansi penyangga makanan lainnya. Efek samping mencakup kram abdominal, mual, muntah, dan diare. Dosis kecil atrofin, diberikan satu atau dua kali sehari, dapat menurunkan atau mencegah efek samping.
Terapi imunosupresif ditentukan dengan tujuan menurunkan produksi antibodi antoreseptor atau mengeluarkan langsung melalui perubahan plasma. Terapi imunosupresif mencakup kortikosteroid, plasmaferesis dan timektomi. Terapi kortikosteroid dapat menguntungkan pasien dengan miastenia yang pada umumnya berat. Kortikosteroid digunakan mereka dengan efek terjadinya penekanan respons imun pasien, sehingga menurunkan jumlah penghambatan antibodi. Dosis antikolinesterase diturunkan sampai kemampuan pasien untuk mempertahankan respirasi efektif dan kemampuan menelan dipantau. Dosis steroid berangsur-angsur ditingkatkan dan obat antikolinesterase diturunkan dengan lambat.
Prednison digunakan dalam beberapa hari untuk menurunkan efek samping, kadang-kadang pasien memperlihatkan adanya penurunan kekuatan otot setelah terapi dimulai, tetapi ini biasanya hanya sementara.
Obat-obat sitotoksik juga diberikan. Walaupun mekanisme aksi yang muncul tidak sepenuhnya dimengerti, namun obat-obat seperti azatioprin (Imuran) dan siklofosfamid (Cytoxan) menurunkan titer sirkulasi antisetilkolin pada reseptor antibodi. Efek samping yang muncul kadang-kadang terjadi dan hanya pasien dengan penyakit berat saja yang diobati dengan obat-obatan ini.
Pertukaran plasma (plasmeferesis) adalah teknik yang memungkinkan pembuangan selektif plasma dan komponen plasma pasien.sel-sel yang sisa kembali dimasukkan. Penukaran plasma menghasilkan reduksi sementara dalam titer sirkulasi antibodi. Proses ini mempunyai pengaruh ynag hebat pada pasien tetapi tidak mengobati keadaan abnormal (menghasilkan antireseptor antibodi) sampai waktu yang panjang.
Penatalaksanaan pembedahan
Pada pasien Miastenia Gravis timus tampak terlibat dalam produksi antibodi AchR. Timektomi (pembedahan mengangkat timus) menyebabkan pengurangan penyakit substansial, terutama pada pasien dengan tumor atau hiperplasia kelenjar timus. Timektomi yaitu membuka sternum karena seluruh timus harus dibuang. Hal ini dianggap bahwa timektomi pada awal perjalanan penyakit adalah terapi spesifik, sehingga tindakan ini mencegah pembentukan antireseptor antibodi. Setelah pembedahan, pasien dipantau di ruang perawatan intensif untuk memberikan perhatian khusus dalam fungsi pernapasan.
8. Krisis dalam Miastenia Gravis
Pasien miastenik dikatakan berada dalam krisis bila sudah tidak mampu menelan, membersihkan sekret, atau bernapas secara adekuat tanpa bantuan alat. Dua jenis krisis adalah krisis miastenik yaitu keadaan ketika pasien membutuhkan lebih banyak obat antikolinesterase dan krisis kolinergik yaitu keadaan yang terjadi akibat kelebihan obat antikolinesterase. Pada keadaan lain, ventilasi dan jalan napas yang adekuat harus dipertahankan. Edrofonium klorida (Tensilon 2 hingga 5 mg) diberikan secara intravena sebagai test untuk membedakan jenis krisis.. obat tersebut menghasilkan perbaikan sementara dalam krisis miastenik namun tidak memperbaiki atau memperburuk gejala pada krisis kolinergik.
Bila terjadi krisis miastenik, pasien dipertahankan dengan respirator. Obat antikolinesterse tidak dapat diberikan karena obat itu dapat meningkatkan sekresi pernapasan dan dapat mencetuskan krisis kolinergik. Pemberian obat dimulai lagi secara bertahap dan seringkali dosis dapat diturunkan setelah krisis.
Pada krisis kolinergik, pasien mungkin telah meminum obat secara berlebihan karena kesalahan atau dosisnya mungkin berlebihan karena terjadi remisi spontan. Banyak pasien yang mengalami krisis ini disebut miastenik rapuh. Episode ini sulit dikendalikan dengan pengobatan dengan kisaran terapeutik yang sempit antara kekurangan dosis dan kelebihan dosis. Respon terhadap pengobatan ini seringkali hanya sebagian. Pada krisis kolinergik, pasien dipertahankan dengan ventilasi buatan. Obat antikolinergik tidak dapat diberikan, dan 1 mg atropin diberikan secara intravena dan dapat diulang bila perlu. Ketika diberikan atropin, pasien harus diawasi dengan hati-hati karena sekret pernapasan dapat mengental sehingga terjadi kesulitan menghisap, atau sumbatan mukus dapat menghambat bronkus sehingga terjadi atelektasis.
B. Konsep Dasar Asuhan Keperawatan
Proses keperawatan adalah metode dimana suatu konsep diterapkan dalam praktek keperawatan. Proses keperawatan terdiri dari lima tahap yang saling berhubungan yaitu :
1. PENGKAJIAN
Data subyektif :
Pasien mengatakan mengalami kelelahan pada waktu beraktivitas ringan seperti berjalan, menyisir rambut, dan berbicara.
Pasien mengatakan susah mengunyah dan menelan.
Pasien mengatakan kesulitan dalam mengucapkan kata-kata.
Pasien mengatakan kelopak mata jatuh dan pengelihatan ganda.
Pasien mengatakan kesulitan bernapas.
Data obyektif :
Ptosis dan diplopia.
Pasien tampak lemah ketika beraktivitas ringan seperti berjalan, menyisir rambut.
Disfonia.
Dispneu.
Kesulitan dalam mengunyah dan menelan.
2. DIAGNOSA KEPERAWATAN
Berdasarkan pada data pengkajian keperawatan, diagnosa keperawatan yang muncul meliputi :
1) Pola napas tidak efektif berhubungan dengan kelemahan otot pernapasan.
2) Kerusakan mobilitas fisik berhubungan dengan kelemahan otot-otot ekstremitas.
3) Risiko terhadap aspirasi berhubungan dengan kelemahan otot bulbar.
4) Ketidakefektifan bersihan jalan napas berhubungan dengan reflek batuk yang lemah dan ketidakmampuan membersihkan mukus dari cabang trakeobronkial.
5) Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan gangguan mengunyah dan menelan.
6) Risiko cedera berhubungan dengan kelemahan otot ekstremitas, pengelihatan ganda (diplopia) dan ptosis.
7) Gangguan citra tubuh berhubungan dengan pengelihatan ganda (diplopia) dan ptosis.
8) Kerusakan komunikasi verbal berhubungan dengan gangguan suara (disfonia).
3. RENCANA TINDAKAN KEPERAWATAN
Pada tahap penyusunan rencana tindakan, hal yang dilakukan adalah : menentukan prioritas diagnosa keperawatan, menentukan tujuan, menentukan kriteria evaluasi dan menentukan rencana tindakan.
a. Prioritas diagnosa keperawatan
1) Ketidakefektifan bersihan jalan napas berhubungan dengan reflek batuk yang lemah dan ketidakmampuan membersihkan mukus dari cabang trakeobronkial.
2) Pola napas tidak efektif berhubungan dengan kelemahan otot pernapasan.
3) Kerusakan mobilitas fisik berhubungan dengan kelemahan otot-otot ekstremitas.
4) Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan gangguan mengunyah dan menelan.
5) Kerusakan komunikasi verbal berhubungan dengan gangguan suara (disfonia).
6) Gangguan citra tubuh berhubungan dengan pengelihatan ganda (diplopia) dan ptosis.
7) Risiko cedera berhubungan dengan kelemahan otot ekstremitas, pengelihatan ganda (diplopia) dan ptosis.
8) Risiko terhadap aspirasi berhubungan dengan kelemahan otot bulbar.
b. Rencana Keperawatan dapat dilihat pada lampiran.
4. EVALUASI
1) Bersihan jalan napas efektif.
2) Mencapai fungsi pernapasan adekuat.
3) Beradaptasi pada kerusakan mobilitas.
4) Nutrisi pasien adekuat.
5) Pasien mampu berkomunikasi dengan alternatif pilihan pasien
6) Pasien mampu mengekspresikan konsep diri yang positif.
7) Pasien dapat melihat dengan bantuan penutup mata
8) Tidak mengalami aspirasi.
