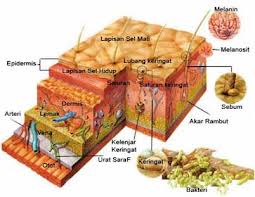
 Dermatitis adalah peradangan kulit (epidermis dan dermis) sebagai respon terhadap pengaruh faktor eksogen atau pengaruh faktor endogen, menimbulkan kelainan klinis berupa efloresensi polimorfik (eritema, edema, papul, vesikel, skuama) dan keluhan gatal (Djuanda, Adhi, 2005).
Dermatitis adalah peradangan kulit (epidermis dan dermis) sebagai respon terhadap pengaruh faktor eksogen atau pengaruh faktor endogen, menimbulkan kelainan klinis berupa efloresensi polimorfik (eritema, edema, papul, vesikel, skuama) dan keluhan gatal (Djuanda, Adhi, 2005).
Dermatitis adalah peradangan pada kulit (imflamasi pada kulit) yang disertai dengan pengelupasan kulit ari dan pembentukkan sisik (Brunner dan Suddart 2000). Jadi dermatitis adalah peradangan kulit yang ditandai oleh rasa gatal.
Dermatitis dapat terjadi karena bermacam sebab dan timbul dalam berbagai jenis, terutama kulit yang kering. Umumnya enzim dapat menyebabkan pembengkakan, memerah, dan gatal pada kulit. Dermatitis tidak berbahaya, dalam arti tidak membahayakan hidup dan tidak menular.
Walaupun demikian, penyakit ini jelas menyebabkan rasa tidak nyaman dan amat mengganggu. Dermatitis muncul dalam beberapa jenis, yang masing-masing memiliki indikasi dan gejala Dermatitis yang muncul dipicu alergen (penyebab alergi) tertentu seperti racun yang terdapat pada berbeda.
Etiologi / Penyebab
Penyebab dermatitis belum diketahui secara pasti. Sebagian besar merupakan respon kulit terhadap agen-agen misal nya zat kimia, bakteri dan fungi selain itu alergi makanan juga bisa menyebabkan dermatitis. Respon tersebut dapat berhubungan dengan alergi.
Penyebab Dermatitis secara umum dapat dibedakan menjadi 2 yaitu :
a) Luar (eksogen) misalnya bahan kimia (deterjen, oli, semen, asam, basa), fisik (sinar matahari, suhu), mikroorganisme (mikroorganisme, jamur).
b) Dalam ( endogen ) misalnya dermatitis atopik.
Faktor Predisposisi
- Keringnya kulit
- Iritasi oleh sabun, deterjen, pelembut pakaian, dan bahan kimia lain
- Alergi atau intoleransi terhadap makanan tertentu
- Alergi terhadap debu, serbuk bunga, atau bulu hewan
- Virus dan infeksi lain
- Perjalan ke Negara dengan iklim berbeda
Klasifikasi
a. Dermatitis kontak
Dermatitis kontak adalah dermatitis yang disebabkan oleh bahan / substansi yang menempel pada kulit. Dermatitis yang muncul dipicu alergen (penyebab alergi) tertentu seperti racun yang terdapat pada tanaman merambat atau detergen.
Indikasi dan gejala antara kulit memerah dan gatal. Jika memburuk, penderita akan mengalami bentol-bentol yang meradang. Disebabkan kontak langsung dengan salah satu penyebab iritasi pada kulit atau alergi. Contohnya sabun cuci/detergen, sabun mandi atau pembersih lantai. Alergennya bisa berupa karet, logam, perhiasan, parfum, kosmetik atau rumput.
Ada 4 bentuk dermatitis kontak yaitu :
1) Dermatitis kontak iritan
Dermatitis yang terjadi akibat kontak dengan bahan yang secara kimiawi atau fisik merusak kulit tanpa dasar imunologik. Terjadi sesudah kontak pertama dengan iritan atau kontak ulang dengan iritan ringan selama waktu yang lama.
Dermatitis ini terjadi karena dipengaruhi oleh beberapa faktor yaitu ukuran molekul, daya larut, konsentrasi bahan tersebut, lama kontak, kekerapan, gesekan dan trauma fisis, suhu serta kelembaban.
Faktor individu juga berpengaruh pada dermatitis kontak iritan, misalnya perbedaan ketebalan kulit di berbagai tempat menyebabkan perbedaan permeabilitas; usia (anak di bawah umur 8 tahun lebih mudah teriritasi); ras (kulit hitam lebih tahan dari pada kulit putih); jenis kelamin.
2) Dermatitis kontak alergik
Merupakan reaksi hipersensitivitas tipe IV yang terjadi akibat kontak kulit dengan bahan alergik ( bahan pelarut, deterjen, minyak pelumas ). Tipe ini memiliki periode sensitisasi 10 – 14 hari. Reaksi hipersensitivitas tipe IV terjadi melalui 2 fase yaitu:
Fase sensitisasi
Hapten masuk ke dalam epidermis melewati stratum korneum akan ditangkap oleh sel langerhans dengan cara pinositosis dan diproses secara kimiawi oleh enzim lisosom. Pada awalnya sel langerhans dalam keadaan istirahat, dan hanya berfungsi sebagai makrofag dengan sedikit kemampuan menstimulasi sel T.
Terjadinya sensitisasi kontak tergantung pada sinyal iritan yang dapat berasal dari alergen kontak sendiri dari ambang rangsang yang rendah terhadap respon iritan, dari bahan kimia inflamasi pada kulit yang meradang. Jadi sinyal bahaya yang menyebabkan sensitisasi tidak berasal dari sinyal antigenik sendiri melainkan dari iritasi yang menyertainya. Suatu tindakan mengurangi iritasi akan menurunkan potensi sensitisasi.
Fase elisitasi
Fase kedua (elisitasi) hipersensitivitas tipe lambat terjadi pada pajanan ulang alergen (hapten), hapten akan ditangkap sel langerhans dan diproses secara kimiawi menjadi antigen, diikat oleh HLA-DR, kemudian diekskresi di permukaan kulit.
Selanjutnya kompleks HLA-DR-antigen akan dipresentasikan kepada sel T yang telah tersensitisasi baik di kulit maupun di kelenjar limfe sehingga terjadi proses aktivasi. Fase elisitasi umumnya berlangsung antara 24-48 jam. Gambaran klinisnya dapat berupa vasodilatasi dan infiltrat perivaskuler pada dermis, edema intrasel, biasanya terlihat pada permukaan dorsal tangan.
3) Dermatitis kontak fototoksik
Merupakan dermatitis yang menyerupai tipe iritan tetapi memerlukan kombinasi sinar matahari dan bahan kimia yang merusak epidermis kulit. Gambaran klinis yang terjadi serupa dengan dermatitis iritan.
4) Dermatitis kontak fotoalergik
Menyerupai dermatitis alergi tetapi memerlukan pajanan cahaya disamping kontak alergen untuk menimbulkan reaktivitas imunologik. Gambaran klinis serupa dengan dermatitis iritan.
b. Dermatitis atopik
Dermatitis atopik adalah keadaan peradangan kulit kronis dan residif, disertai gatal dan umumnya sering terjadi selama masa bayi dan anak-anak, sering berhubungan dengan peningkatan kadar IgE dalam serum dan riwayat atopi pada keluarga atau penderita. Kelainan kulit berupa papul gatal, yang kemudian mengalami ekskoriasi dan likenifikasi, tempatnya dilipatan atau fleksural.
Manifestasi klinik dimulai sejak selama kanak-kanak. Dalam keadaan akut, yang pertama tampak kemerahan dan banyak kerak. Pada bayi lesi kulit tampak pada wajah dan bokong. Pada anak yang yang lebih tua dan remaja, lesi tampak lebih sering muncul di tangan dan kaki, di belakang lutut dan lipat siku. Gejala terbesar adalah pruritus hebat menyebabkan berulangnya peradangan dan pembentukan lesi yang merupakan keluahan utama mencari bantuan.
c. Dermatitis numularis
Merupakan dermatitis yang bersifat kronik residif dengan lesi berukuran sebesar uang logam, berbatas tegas, dengan efloresensi berupa papulovesikel, biasanya mudah pecah sehingga basah, dan umumnya berlokasi pada sisi ekstensor ekstremitas.
Gambaran klinis yang terjadi adalah : umumnya mengeluh sangat gatal, lesi akut berupa vesikel dan papolu vesikel (0,3 – 1.0 cm) kemudian membesar dengan cara berkonploensi atau meluas kesamping.
Membentuk satu lesi karakteristik seperti uang logam (koin), eritematosa, sedikit edematosa, dan berbatas tegas. Jumlah lesi dapat 1 dapat pula banyak dan tersebar, bilateral atau simetris dengan ukuran bervariasi mulai dari miliar – numular.
d. Dermatitis Statis
Merupakan dermatitis sekunder akibat insufisiensi kronik vena (atau hipertensi vena) tungkai bawah. Yang muncul dengan adanya varises, menyebabkan pergelangan kaki dan tulang kering berubah warna menjadi memerah atau coklat, menebal dan gatal. Dermatitis muncul ketika adanya akumulasi cairan di bawah jaringan kulit. Varises dan kondisi kronis lain pada kaki juga menjadi penyebab.
e. Dermatitis seboroik
Merupakan golongan kelainan kulit yang didasari oleh factor konstitusi, hormon, kebiasaan buruk dan bila dijumpai pada muka dan aksila akan sulit dibedakan. Pada muka terdapat di sekitar leher, alis mata dan di belakang telinga. Kulit terasa berminyak dan licin, melepuhnya sisi-sisi dari hidung, antara kedua alis, belakang telinga serta dada bagian atas. Dermatitis ini seringkali diakibatkan faktor keturunan, muncul saat kondisi mental dalam keadaan stres atau orang yang menderita penyakit saraf seperti Parkinson.
f. Dermatitis medikamentosa
Adalah kelainan hipersensitivitas tipe I, merupakan istilah yang digunakan untuk ruang kulit karen pemakaian internal obat-obatan atau medikasi tertentu. Pada umumnya reaksi obat timbul mendadak, ruam dapat disertai dengan gejala sistemik atau menyeluruh.
g. Neurodermatitis
Peradangan kulit kronis, gatal, sirkumstrip, ditandai dengan kulit tebal dan garis kulit tampak lebih menonjol (likenifikasi) menyerupai kulit batang kayu, akibat garukan atau gosokan yang berulang-ulang karena berbagai ransangan pruritogenik.
Timbul karena goresan pada kulit secara berulang, bisa berwujud kecil, datar dan dapat berdiameter sekitar 2,5 sampai 25 cm. Penyakit ini muncul saat sejumlah pakaian ketat yang kita kenakan menggores kulit sehingga iritasi. Iritasi ini memicu kita untuk menggaruk bagian yang terasa gatal. Biasanya muncul pada pergelangan kaki, pergelangan tangan, lengan dan bagian belakang dari leher.
Patofisiologi
Kelainan kulit timbul akibat kerusakan sel yang disebabkan oleh iritan melalui kerja kimiawi atau fisik. Bahan irisan merusak lapisan tanduk, denaturasi keratin, menyingkirkan lemak lapisan tanduk, dan mengubah daya ikat air kulit. Keadaan ini akan merusak sel epidermis.
Ada 2 jenis bahan iritan yaitu: iritan kuat dan iritan lemah. Iritan kuat akan menimbulkan kelainan kulit pada pajanan pertama pada hampir semua orang, sedang iritan lemah hanya pada mereka yang paling rawan atau mengalami kontak berulang-ulang. Faktor lain yang dapat mempengaruhi yaitu: kelembaban udara, tekanan, gesekan, mempunyai andil pada terjadinya kerusakan tersebut.
Berkaitan dengan gejala diatas dapat menimbulkan rasa nyeri yang timbul akibat lesi kulit, erupsi dan gatal. Selain itu, dapat menimbulkan gangguan intergritas kulit dan gangguan citra tubuh yang timbul karena vesikel kecil, kulit kering, pecah-pecah dan kulit bersisik.
Gejala Klinis
Pada umumnya manifestasi klinis dermatitis adanya tanda-tanda radang akut terutama pruritus (gatal), kenaikan suhu tubuh, kemerahan, edema misalnya pada muka (terutama palpebra dan bibir), gangguan fungsi kulit dan genitalia eksterna.
a) Stadium akut : kelainan kulit berupa eritema, edema, vesikel atau bula, erosi dan eksudasi sehingga tampak basah.
b) Stadium subakut : eritema, dan edema berkurang, eksudat mengering menjadi kusta.
c) Stadium kronis : lesi tampak kering, skuama, hiperpigmentasi, papul dan likenefikasi.
Stadium tersebut tidak selalu berurutan, bisa saja suatu dermatitis sejak awal memberi gambaran klinis berupa kelainan kulit stadium kronis.
Pemeriksaan Diagnostik / Penunjang
a. Pemeriksaan penunjang :
1) Percobaan asetikolin (suntikan dalam intracutan, solusio asetilkolin 1/5000).
2) Percobaan histamin hostat disuntikkan pada lesi
b. Laboratorium
1) Darah : Hb, leukosit, hitung jenis, trombosit, elektrolit, protein total, albumin, globulin
2) Urin : pemerikasaan histopatologi
c. Tes Tempel Terbuka
Pada uji terbuka bahan yang dicurigai ditempelkan pada daerah belakang telinga karena daerah tersebut sukar dihapus selama 24 jam. Setelah itu dibaca dan dievaluasi hasilnya. Indikasi uji tempel terbuka adalah alergen yang menguap.
d. Tes Tempel Tertutup
Untuk uji tertutup diperlukan Unit Uji Tempel yang berbentuk semacam plester yang pada bagian tengahnya terdapat lokasi dimana bahan tersebut diletakkan. Bahan yang dicurigai ditempelkan dipunggung atau lengan atas penderita selama 48 jam setelah itu hasilnya dievaluasi.
e. Tes tempel dengan Sinar
Uji tempel sinar dilakukan untuk bahan-bahan yang bersifat sebagai fotosensitisir yaitu bahan-bahan yang bersifat sebagai fotosensitisir yaitu bahan yang dengan sinar ultra violet baru akan bersifat sebagai alergen. Tehnik sama dengan uji tempel tertutup, hanya dilakukan secara duplo.
Dua baris dimana satu baris bersifat sebagai kontrol. Setelah 24 jam ditempelkan pada kulit salah satu baris dibuka dan disinari dengan sinar ultraviolet dan 24 jam berikutnya dievaluasi hasilnya. Untuk menghindari efek daripada sinar, maka punggung atau bahan test tersebut dilindungi dengan secarik kain hitam atau plester hitam agar sinar tidak bisa menembus bahan tersebut.
Untuk dapat melaksanakan uji tempel ini sebaiknya penderita sudah dalam keadaan tenang penyakitnya, karena bila masih dalam keadaan akut kemungkinan salah satu bahan uji tempel merupakan penyebab dermatitis sehingga akan menjadi lebih berat. Tidak perlu sembuh tapi dalam keadaan tenang.
Disamping itu berbagai macam obat dapat mempengaruhi uji tempel sebaiknya juga dihindari paling tidak 24 jam sebelum melakukan uji tempel misalnya obat antihistamin dan kortikosteroid.
Dalam melaksanakan uji tempel diperlukan bahan standar yang umumnya telah disediakan oleh International Contact dermatitis risert group, unit uji tempel dan penderita maka dengan mudah dilihat perubahan pada kulit penderita. Untuk mengambil kesimpulan dari hasil yang didapat dari penderita diperlukan keterampilan khusus karena bila gegabah mungkin akan merugikan penderita sendiri.
Kadang-kadang hasil ini merupakan vonis penderita dimana misalnya hasilnya positif maka penderita diminta untuk menghindari bahan itu.
Penderita harus hidup dengan menghindari ini itu, tidak boleh ini dan itu sehingga berdampak negatif dan penderita dapat jatuh ke dalam neurosis misalnya. Karenanya dalam mengevaluasi hasil uji tempel dilakukan oleh seorang yang sudah mendapat latihan dan berpengalaman di bidang itu.
Tes in vitro menggunakan transformasi limfosit atau inhibisi migrasi makrofag untuk pengukuran dermatitis kontak alergik pada manusia dan hewan. Namun hal tersebut belum standar dan secara klinis belum bernilai diagnosis.
Penatalaksanaan
Penatalaksanaan medis dan keperawatan dermatitis melalui terapi yaitu :
a. Terapi sitemik
Pengobatan sistemik ditujukan untuk mengontrol rasa gatal dan atau edema, juga pada kasus-kasus sedang dan berat pada keadaan akut atau kronik. Jenis-jenisnya adalah :
1) Antihistamin
Maksud pemberian antihistamin adalah untuk memperoleh efek sedatifnya. Ada yang berpendapat pada stadium permulaan tidak terdapat pelepasan histamin. Tapi ada juga yang berpendapat dengan adanya reaksi antigen-antobodi terdapat pembebasan histamin, serotonin, SRS-A, bradikinin dan asetilkolin.
2) Kortikosteroid
Diberikan pada kasus yang sedang atau berat, secara peroral, intramuskular atau intravena. Pilihan terbaik adalah prednison dan prednisolon. Steroid lain lebih mahal dan memiliki kekurangan karena berdaya kerja lama. Bila diberikan dalam waktu singkat maka efek sampingnya akan minimal. Perlu perhatian khusus pada penderita ulkus peptikum, diabetes dan hipertensi. Efek sampingnya terutama pertambahan berat badan, gangguan gastrointestinal dan perubahan dari insomnia hingga depresi. Kortikosteroid bekerja dengan menghambat proliferasi limfosit, mengurangi molekul CD1 dan HLA- DR pada sel Langerhans, menghambat pelepasan IL-2 dari limfosit T dan menghambat sekresi IL-1, TNF-a dan MCAF.
3) Siklosporin
Mekanisme kerja siklosporin adalah menghambat fungsi sel T penolong dan menghambat produksi sitokin terutama IL-2, INF-r, IL-1 dan IL-8. Mengurangi aktivitas sel T, monosit, makrofag dan keratinosit serta menghambat ekspresi ICAM-1.
4) Pentoksifilin
Bekerja dengan menghambat pembentukan TNF-a, IL-2R dan ekspresi ICAM-1 pada keratinosit dan sel Langerhans. Merupakan derivat teobromin yang memiliki efek menghambat peradangan.
5) FK 506 (Takrolimus)
Bekerja dengan menghambat respon imunitas humoral dan selular. Menghambat sekresi IL-2R, INF-r, TNF-a, GM-CSF . Mengurangi sintesis leukotrin pada sel mast serta pelepasan histamin dan serotonin. Dapat juga diberikan secara topikal.
6) Ca++ antagonis
Menghambat fungsi sel penyaji dari sel Langerhans. Jenisnya seperti nifedipin dan amilorid.
7) Derivat vitamin D3
Menghambat proliferasi sel T dan produksi sitokin IL-1, IL-2, IL-6 dan INF-r yang merupakan mediator-mediator poten dari peradangan. Contohnya adalah kalsitriol.
8) SDZ ASM 981
Merupakan derivay askomisin dengan aktifitas anti inflamasi yang tinggi. Dapat juga diberikan secara topical, pemberian secara oral lebih baik daripada siklosporin
b. Terapi topical
Obat-obat topikal yang diberikan sesuai dengan prinsip-prinsip umum pengobatan dermatitis yaitu bila basah diberi terapi basah (kompres terbuka), bila kering berikan terapi kering.
Makin akut penyakit, makin rendah prosentase bahan aktif. Bila akut berikan kompres, bila subakut diberi losio, pasta, krim atau linimentum (pasta pendingin), bila kronik berikan salep. Bila basah berikan kompres, bila kering superfisial diberi bedak, bedak kocok, krim atau pasta, bila kering di dalam, diberi salep.
c. Diet
Penatalaksanaan diet pada dermatitis msih merupakan masalah yang kontriversional. Alergi makanan yang signifikan tidak diketahui seganai penyebab dari dermatitis atau berapa persentase dari klien dermatitis yang mempunyai alergi terhadap makanan. Diet pada penyakit dermatitis adalah diet TKTP (Tinggi Kalori Tinggi Protein).
1) Tujuan diet dermatitis:
8 Memberikan makanan secukupnya tanpa menimbulkan gejala alergi, meringankan intensitas serangan, mengurangi frekuensi serangan,
8 Mencapai status gizi yang optimal.
2) Syarat diet dermatitis:
8 Tinggi Energi, protein, mineral dan vitamin sesuai dengan kebutuhan.
8 Tidak menggunakan bahan makanan yg disangka menimbulkan alergi.
3) Bahan makanan yang dapat menimbulkan alergi:
8 Sumber zat tenaga : beras, gandum, cantel, havemut, jagung, kentang, lombok, terong.
8 Sumber zat pembangun : daging sapi, susu sapi, ayam, kalkun, itik, burung dara dan telur hewan tsb., ikan tawar, ikan laut, cumi, kerang, keong, kepiting, rajungan, udang, belut, kura-kura,penyu, telur penyu, ular , kacang tanah,kacang polong, kedelai dan hasil olahan.
8 Sumber Zat Pengatur : daun selada, bit, bawang merah,bawang putih, labu, ragi, semangka, kurma, peterseli, brocoli,lobak,kol,anggur, apel, murbei, stroberi,kayu manis, kakao, coklat
Konsep Dasar Asuhan Keperawatan
1. Pengkajian
Menetapkan bahan alergen penyebab dermatitis diperlukan anamnesis yang teliti, riwayat penyakit yang lengkap, pemeriksaan fisik dan uji tempel.
Anamnesis ditujukan selain untuk menegakkan diagnosis juga untuk mencari kausanya. Karena hal ini penting dalam menentukan terapi dan tindak lanjutnya, yaitu mencegah kekambuhan. Diperlukan kesabaran, ketelitian, pengertian dan kerjasama yang baik dengan pasien.
Pada anamnesis perlu juga ditanyakan riwayat atopi, perjalanan penyakit, pekerjaan, hobi, riwayat kontaktan dan pengobatan yang pernah diberikan oleh dokter maupun dilakukan sendiri, obyek personal meliputi pertanyaan tentang pakaian baru, sepatu lama, kosmetika, kaca mata, dan jam tangan serta kondisi lain yaitu riwayat medis umum dan mungkin faktor psikologik.
Pemeriksaan fisik didapatkan adanya eritema, edema dan papula disusul dengan pembentukan vesikel yang jika pecah akan membentuk dermatitis yang membasah. Lesi pada umumnya timbul pada tempat kontak, tidak berbatas tegas dan dapat meluas ke daerah sekitarnya.
Karena beberapa bagian tubuh sangat mudah tersensitisasi dibandingkan bagian tubuh yang lain maka predileksi regional diagnosis regional akan sangat membantu penegakan diagnosis.
Dermatitis kontak :
– Adanya riwayat kontak dengan suatu bahan satu kali tetapi lama, beberapa kali atau satu kali tetapi sebelumnya pernah atau sering kontak dengan bahan serupa.
– Terdapat tanda-tanda dermatitis terutama pada tempat kontak.
– Terdapat tanda-tanda dermatitis disekitar tempat kontak dan lain tempat yang serupa dengan tempat kontak tetapi lebih ringan serta timbulnya lebih lambat, yang tumbuhnya setelah pada tempat kontak.
– Rasa gatal.
– Uji tempel dengan bahan yang dicurigai hasilnya positif.
Dermatitis atopik : erupsi kulit yang bersifat kronik residif, pada tempat-tempat tertentu seperti lipat siku, lipat lutut dise rtai riwayat atopi pada penderita atau keluarganya. Penderita dermatitis atopik mengalami efek pada sisitem imunitas seluler, dimana sel TH2 akan memsekresi IL-4 yang akan merangsang sel Buntuk memproduksi IgE, dan IL-5 yang merangsang pembentukan eosinofil. Sebaliknya jumlah sel T dalam sirkulasi menurun dan kepekaan terhadap alergen kontak menurun.
Dermatitis numularis : merupakan dermatitis yang bersifat kronik residif dengan lesi berukuran sebesar uang logam dan umumnya berlokasi pada sisi ekstensor ekstremitas.
Dermatitis medikamentosa : adanya riwayat minum obat sebelumnya, setelah itu timbul reaksi obat mendadak, ruam dapat disertai dengan gejala sistemik atau menyeluruh.
Neurodermatitis : Peradangan kulit kronis, gatal, sirkumstrip, ditandai dengan kulit tebal dan garis kulit tampak lebih menonjol (likenifikasi) menyerupai kulit batang kayu, akibat garukan atau gosokan yang berulang-ulang karena berbagai rangsangan pruritogenik. Timbul karena goresan pada kulit secara berulang, bisa berwujud kecil, datar dan dapat berdiameter sekitar 2,5 sampai 25 cm. Penyakit ini muncul saat sejumlah pakaian ketat yang kita kenakan menggores kulit sehingga iritasi
Diagnosa Keperawatan yang mungkin muncul
a. Kerusakan integritas kulit b/d adanya lesi, perubahan pigmentasi, penebalan epidermis dan kekakuan kulit.
b. Nyeri akut b/d agen cedera fisik, adanya vesikel atau bula, erosi, papula, garukan berulang
c. Ganguan citra tubuh b/d penyakit dermatitis.
3. Rencana Tindakan Keperawatan
Dx 1 : Kerusakan integritas kulit b/d adanya lesi, perubahan pigmentasi, penebalan epidermis dan kekakuan kulit.
Tujuan : Setelah diberikan tindakan keperawatan diharapkan kondisi kulit klien menunjukkan perbaikan.
Kriteria hasil :
Klien akan mempertahankan kulit agar mempunyai hidrasi yang baik dan turunnya peradangan, ditandai dengan:
– Mengungkapkan peningkatan kenyamanan kulit.
– Berkurangnya derajat pengelupasan kulit, berkurangnya kemerahan, berkurangnya lecet karena garukan, penyembuhan area kulit yang telah rusak.
Intervensi :
h Mandi paling tidak sekali sehari selama 15 – 20 menit. Segera oleskan salep atau krim yang telah diresepkan setelah mandi. Mandi lebih sering jika tanda dan gejala meningkat.
§ Rasional : dengan mandi air akan meresap dalam saturasi kulit. Pengolesan krim pelembab selama 2 – 4 menit setelah mandi untuk mencegah penguapan air dari kulit.
h Gunakan air hangat jangan panas.
§ Rasional : air panas menyebabkan vasodilatasi yang akan meningkatkan pruritus.
h Gunakan sabun yang mengandung pelembab atau sabun untuk kulit sensitive. Hindari mandi busa.
§ Rasional : sabun yang mengandung pelembab lebih sedikit kandungan alkalin dan tidak membuat kulit kering, sabun kering dapat meningkatkan keluhan.
h Kolaborasi: oleskan/berikan salep atau krim yang telah diresepkan 2 atau tiga kali per hari.
§ Rasional : salep atau krim akan melembabkan kulit.
Dx 2: Nyeri b/d agen cedera fisik, adanya vesikel atau bula, erosi, papula, garukan berulang.
Tujuan: Setelah diberikan tindakan keperawatan 3×24 jam, rasa nyeri pasien dapat berkurang
Kriteria Hasil:
– Melaporkan nyeri berkurang/ terkontrol.
– Menunjukkan ekspresi wajah/ postur tubuh rileks.
– Berpartisipasi dalam aktivitas dan tidur atau istirahat dengan tepat.
Intervensi:
h Observasi keluhan nyeri, perhatikan lokasi atau karakter dan intensitas skala nyeri (0-10 )
§ Rasional: dapat mengidentifikasi terjadinya komplikasi dan untuk intervensi selanjutnya.
h Ajarkan tehnik relaksasi progresif, nafas dalam guided imagery.
§ Rasional: membantu klien untuk mengurangi persepsi nyeri atau mangalihkan perhatian klien dari nyeri.
h Kolaborasi: Berikan obat sesuai indikasi topikal maupun sistemik; pentoksifilin
§ Rasional: pemberian obat membantu mengurangi efek peradangan.
Dx 3: Ganguan citra tubuh b/d penyakit dermatitis
Tujuan: Setelah diberikan asuhan keperawatan 3×24 jam pengembangan peningkatan penerimaan diri pada klien tercapai.
Kriteria Hasil :
– Mengembangkan peningkatan kemauan untuk menerima keadaan diri.
– Mengikuti dan turut berpartisipasi dalam tindakan perawatan diri.
– Melaporkan perasaan dalam pengendalian situasi.
– Menguatkan kembali dukungan positif dari diri sendiri.
– Mengutarakan perhatian terhadap diri sendiri yang lebih sehat.
– Menggunakan teknik penyembunyian kekurangan dan menekankan teknik untuk meningkatkan penampilan.
Intervensi :
Kaji adanya gangguan citra diri (menghindari kontak mata,ucapan merendahkan diri sendiri).
§ Rasional: Gangguan citra diri akan menyertai setiap penyakit/keadaan yang tampak nyata bagi klien, kesan orang terhadap dirinya berpengaruh terhadap konsep diri.
Identifikasi stadium psikososial terhadap perkembangan.
§ Rasional: Terdapat hubungan antara stadium perkembangan, citra diri dan reaksi serta pemahaman klien terhadap kondisi kulitnya.
Berikan kesempatan pengungkapan perasaan.
§ Rasional: klien membutuhkan pengalaman didengarkan dan dipahami.
Nilai rasa keprihatinan dan ketakutan klien, bantu klien yang cemas mengembangkan kemampuan untuk menilai diri dan mengenali masalahnya.
Q Rasional: Memberikan kesempatan pada petugas untuk menetralkan kecemasan yang tidak perlu terjadi dan memulihkan realitas situasi, ketakutan merusak adaptasi klien .
8 Dukung upaya klien untuk memperbaiki citra diri , spt merias, merapikan.
Q Rasional: membantu meningkatkan penerimaan diri dan sosialisasi.
8 Mendorong sosialisasi dengan orang lain.
§ Rasional: membantu meningkatkan penerimaan diri dan sosialisasi.
4. Implementasi
Implementasi dilaksanakan sesuai dengan intervensi keperawatan
5. Evaluasi
Diagnosa 1
h Mengungkapkan peningkatan kenyamanan kulit.
h Berkurangnya derajat pengelupasan kulit, berkurangnya kemerahan, berkurangnya lecet karena garukan, penyembuhan area kulit yang telah rusak.
Diagnosa 2
Melaporkan nyeri berkurang/ terkontrol.
Menunjukkan ekspresi wajah/ postur tubuh rileks.
Berpartisipasi dalam aktivitas dan tiduratau istirahat dengan tepat.
Diagnosa 3
Mengembangkan peningkatan kemauan untuk menerima keadaan diri.
Mengikuti dan turut berpartisipasi dalam tindakan perawatan diri.
Melaporkan perasaan dalam pengendalian situasi.
Menguatkan kembali dukungan positif dari diri sendiri.
Mengutarakan perhatian terhadap diri sendiri yang lebih sehat.
Menggunakan teknik penyembunyian kekurangan dan menekankan teknik untuk meningkatkan penampilan.
Daftar Pustaka
Doenges E, Marilynn, dkk. 1999. Rencana Asuhan Keperawatan : Pedoman Untuk Perancanaan dan Pendokumentasian Perawatan Pasien. Edisi 3. Jakarta : EGC
Djuanda, Adhi dkk. 2005. Ilmu Penyakit Kulit dan Kelamin. Jakarta: FKUI.
Mansoer, Arif, dkk. 2000. Kapita Selekta Kedokteran jilid 2. Edisi 3. Penerbit : Media Aesculapius FKUI, Jakarta.Price, Sylvia A dan Lorraine M Wilson. 199). Patofisiologi Konsep Kllinis Proses-proses Penyakit. Edisi 4. Jakarta : EGC
Smeltzer, Suzanne C dan Brenda G Bare. (2001). Buku Ajar Keperawatan Medikal Bedah Brunner & Suddarth. Edisi 8. Jakarta :EGC
Suyono, Slamet. (2001). Buku Ajar Ilmu Penyakit Dalam. Edisi 3. Jilid I II. Jakarta.: Balai Penerbit FKUI
